What does discopathy mean
Discopathy is a pathological (disease) condition of the intervertebral disc. The term itself is very general. Some degree of discopathy is possible in almost every adult, often without any symptoms.
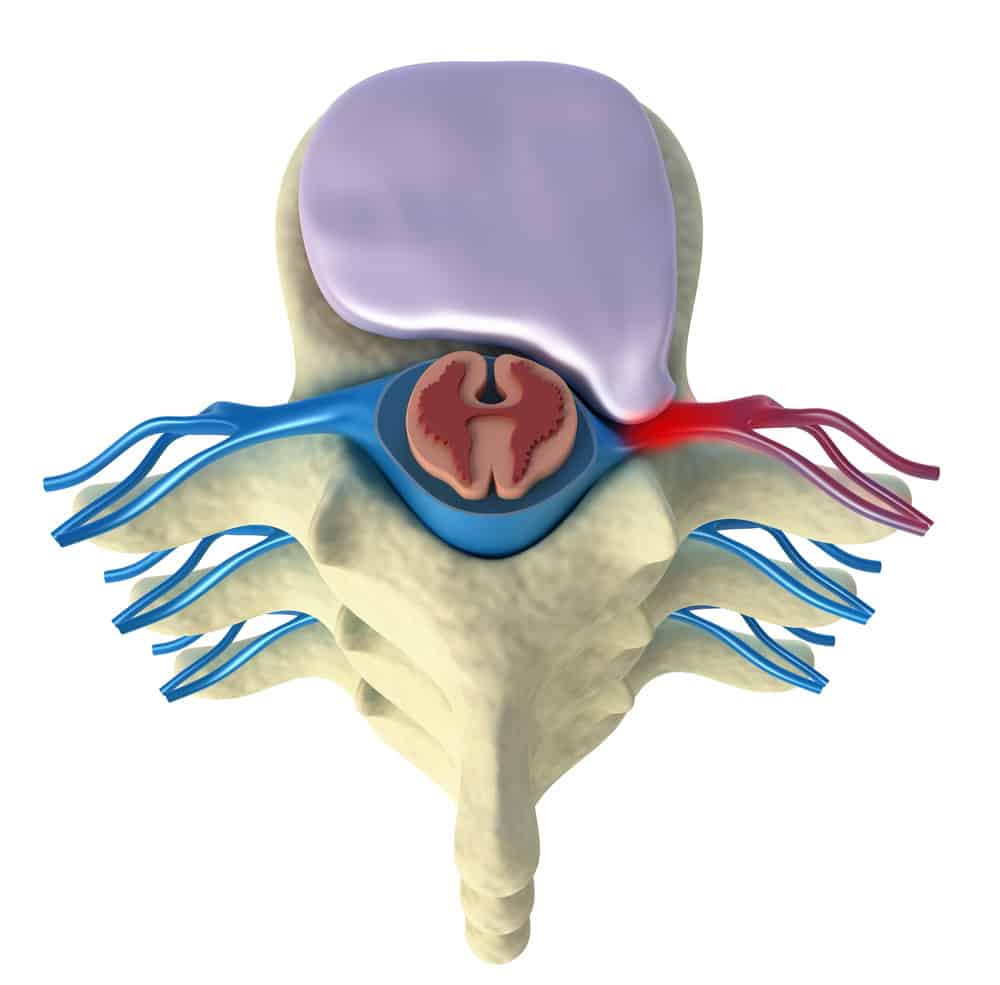
Discopathy is a pathological (disease) condition of the intervertebral disc. The term itself is very general. Some degree of discopathy is possible in almost every adult, often without any symptoms.
The problem becomes significant when so-called sensory deficits appear:
or motor deficits:
All types of damage mentioned above may occur suddenly (as a result of trauma, traffic accident) or may take years to develop as a result of regular, cumulative overloads of the spine ( smartphone user’s neck).
Nowadays, children are especially at risk of developing cervical discopathy due to long-term use of devices such as tablets and smartphones with their heads positioned in the so-called protraction.
The best test to illustrate the condition of the discs is magnetic resonance imaging. Good quality MRI allows you to determine the extent of disc damage and possible conflict with neural structures (nerve pressure). Magnetic resonance imaging combined with the patient’s examination allows us to determine the possibilities of non-surgical treatment.
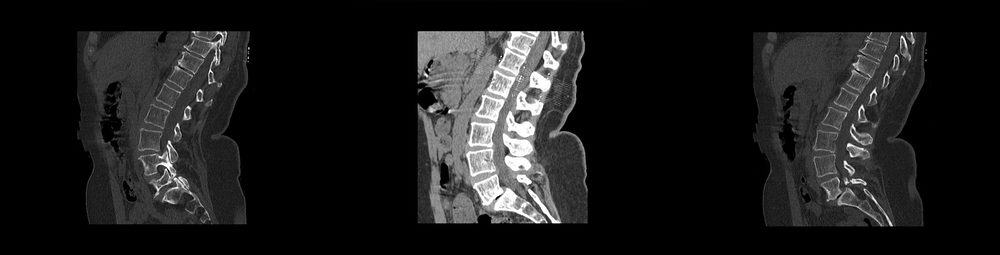
In the absence of obvious, significant sequestration (detachment of part of the disc), non-surgical treatment of the damaged disc can be initiated. The plasticity of the nervous system is so high that properly selected therapeutic parameters guarantee the effectiveness of treatment even in the case of large disc herniations.
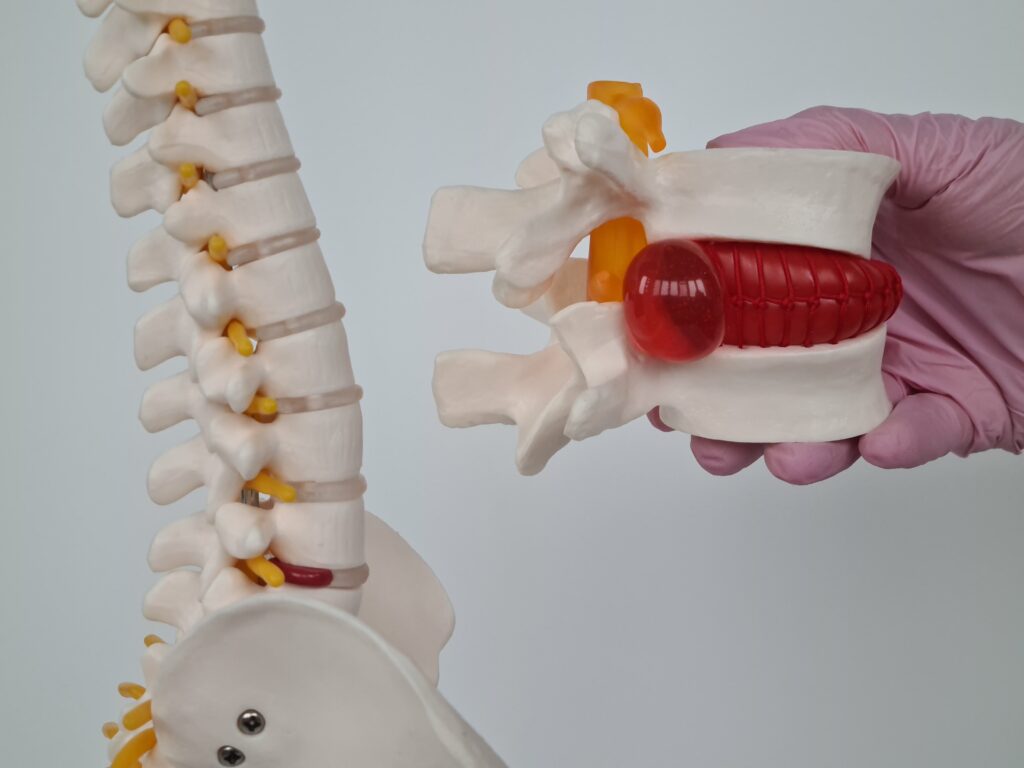
A damaged disc causes a mechanical disorder – it presses on the nerve. The diseased disc is significantly reduced and its gel-like contents “flow” beyond the vertebral structures, causing compression of the spinal nerve. Non-surgical treatment of discopathy involves creating a mechanical decompression of the disc of a pulsating nature, repeated several dozen times during one therapeutic session. Thanks to this, the disc “expands” and the space between the vertebrae increases. This causes the nerve to stop being compressed. Axial pulsed extraction is used to achieve this effect.
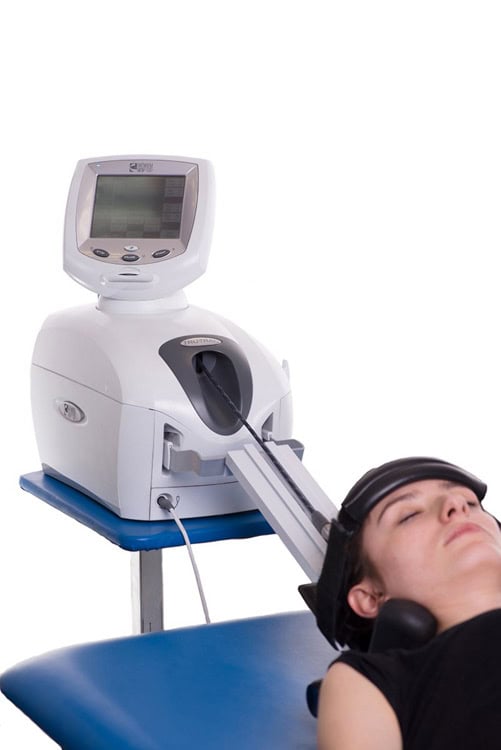
The use of pulsed axial traction requires the preparation of peri-spinal tissues. For this reason, before the lift, the patient undergoes preparatory manual therapy (relaxation of muscles and fascia). The entire treatment (manual therapy + pulsed axial traction) lasts approximately 45 minutes. Depending on the extent of disc damage, 10 to 20 treatments are performed in a series, 2-3 times a week. At the end of the series, the patient receives a recommendation/exercises to perform at home to prevent the recurrence of the symptoms.
During the visit, preparatory manual therapy and pulsed axial traction will be performed.
In the online booking panel, select the service: terapia osteopatyczna/manualna
Once you have made your reservation, be sure to check your email to ensure your reservation has been approved.
I consent to the processing of personal data in accordance with the Personal Data Protection Act in connection with sending an inquiry via the reservation form. Providing data is voluntary, but necessary to process the inquiry. I have been informed that I have the right to access my data, the possibility of correcting it, and requesting the cessation of its processing. The administrator of personal data is Rehios Szymon Miazga ul. Rakowiecka 32A U-103 02-532 Warszawa.

Bolesność zlokalizowana po spodniej ( podeszwowej) stronie kości piętowej najczęściej kojarzona jest z ostrogą piętową. Tymczasem, za ból pięty najczęściej odpowiada nie sama obecność ostrogi, lecz stan funkcjonalny w jakim znajdują się więzadła stopy.
Ból ten pojawia się zwykle po długotrwałym staniu, chodzeniu, ale co charakterystyczne, ostroga piętowa powoduje również usztywnienie podeszwy stopy po dłuższym bezruchu, zwłaszcza po nocy. W diagnostyce obrazowej, ostroga widoczna jest jako niewielka narośl na kości piętowej w miejscu przyczepu rozcięgna podeszwowego do kości piętowej ( ostroga dolna) lub w miejscu przyczepu Achillesa ( ostroga górna).
Jednakże, nie każdy ból po spodniej stronie stopy jest spowodowany przez ostrogę piętową. W rzeczywistości, ostroga piętowa to tylko “produkt końcowy” szerszego problemu jakim jest zaburzenie wydolności łuków podłużnego i poprzecznych stopy. Zatem: Ostroga piętowa to skutek niewydolności więzadeł stopy.
Z architektonicznego punktu widzenia, stopa jest bardzo złożonym układem kości, lecz dzięki temu może prawidłowo amortyzować wstrząsy powstające podczas chodzenia, biegania czy skoków. Duże obciążenia pojawiają się na stopie również podczas długotrwałego stania. Prawidłowe funkcjonowanie stopy zapewniają przede wszystkim więzadła odpowiedzialne na stabilizowanie wysklepienia stopy. Najważniejsze z więzadeł to:
Więzadła te stabilizują łuk podłużny stopy. Najistotniejszą jednakże rolę spełnia więzadło piętowo-łódkowate podeszwowe. Ból pięty ma swój początek najczęściej w zaburzeniu funkcjonalnym (niewydolności) tego właśnie więzadła stopy.
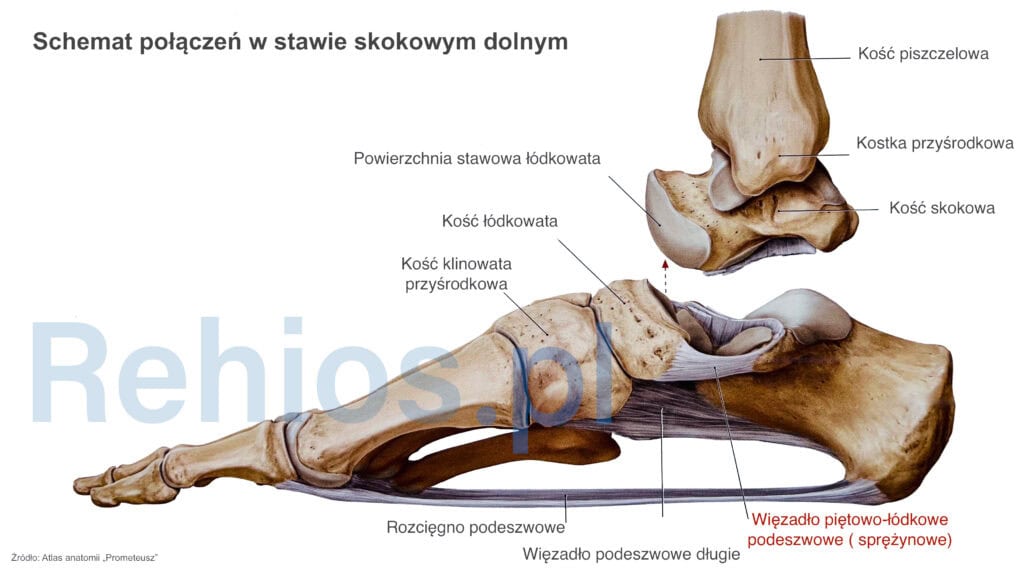
Więzadło to spełnia kilka funkcji. Amortyzuje w bardzo bezpośredni sposób ( niczym batut) siły przenoszone wzdłuż podudzia na staw skokowy. Z tego powodu nazywane jest też więzadłem sprężynowym ( spring ligament). Wypełnia od strony podeszwowej panewkę kostną stawu skokowo-piętowego. Więzadło to stabilizuje kość skokową względem kości piętowej ( zapobiega podwichnięciu przyśrodkowemu) oraz wzmacnia sklepienie łuku podłużnego stopy. Niewydolność tego więzadła zmusza rozcięgno podeszwowe do stawiania oporu dodatkowym siłom rozciągającym. Skutkiem tego jest szybkie przeciążenie i mikro naderwania rozcięgna podeszwowego, zazwyczaj w miejscu przyczepu kości piętowej. Tak powstaje ostroga piętowa i ból pięty. Jednakże, znacznie wcześniej występują dolegliwości po stronie kostki przyśrodkowej, zwłaszcza po długich spacerach, bieganiu. Niestety objawy te są często bagatelizowane.
Sposób leczenia jest mocno zależny od stopnia niewydolności więzadeł i nasilenia bólu. Najważniejsze jest jednakże prawidłowe rozpoznanie. Pomocne jest badanie RTG i USG, lecz pamiętać należy, że widoczna w RTG ostroga piętowa jest tylko skutkiem problemu, a nie jego przyczyną. Poza niewydolnością więzadłową, jako przyczynę bólu pięty należy wziąć pod uwagę obecność tzw. złamania przeciążeniowego oraz Zespół mięśnia piszczelowego tylnego.
W początkowym stadium, najważniejsze jest zminimalizowanie obciążeń stóp ( dotyczy zarówno aktywności sportowej jak również spacerów). Bardzo istotnym elementem jest zastosowanie wkładek podpierających łuk podłużny i poprzeczny stopy. Ich obecność “imituje” prawidłowe działanie wydolnych więzadeł stopy. W gabinecie Rehios posiadamy szeroki asortyment wkładek ortopedycznych, które dobieramy w zależności od dysfunkcji danego Pacjenta. W terapii niewydolności aparatu więzadłowego stóp stosuje się również delikatne ćwiczenia relaksacyjne mięśnia trójgłowego łydki.
W bardziej zaawansowanych stanach, z dużą bolesnością dotykową w okolicy pięty, oprócz wyżej wymienionych czynności stosuje się
Proces leczenia może trwać od 4 tygodni do nawet 3 miesięcy, przy bardzo zaniedbanych, przewlekłych stanach przeciążeniowych więzadeł stopy. Nie należy jednak bagatelizować tych dolegliwości. Nie leczenie problemu, zaburza wzorzec chodu i może doprowadzić do przeciążeń stawów kolanowych, biodrowych , a nawet kręgosłupa.

Spłaszczona główka u niemowlaka – plagiocefalia, to deformacja czaszki dziecka objawiająca się asymetrią jej budowy. Może mieć postać dyskretnego, lekko zauważalnego zniekształcenia lub dużej, widocznej tzw. “gołym okiem” asymetrii. Wcześnie rozpoczęta rehabilitacja prowadzona przez terapeutę niemowlęcego przynosi szybkie efekty, do pełnego odzyskania symetrii włącznie. Istotne jest jednak postawienie prawidłowego rozpoznania co do przyczyn zniekształcenia główki. Zniekształcenia z przyczyn funkcjonalnych, które są najpowszechniejsze, leczy się bardzo skutecznie.
Spłaszczona główka może mieć postać:
Jeżeli u maluszka rozwinie się prefrencja jednej ze stron, czaszka nie będzie w stanie uformować się symetrycznie ze względu na długotrwały ucisk po jednej stronie i stąd powstaje plagiocefalia. Brachycefalia rozwija się u dzieci, które poruszają się mało i mają z tą czynnością trudności oraz spędzają dużo czasu na plecach i są mało aktywne. Dotyczy to również dzieci spędzających dużo czasu w placówkach opiekuńczych, takich gdzie opiekunowie nie zostali uświadomieni o konieczności zapewnienia częstych zmian pozycji.
Istnieją patologiczne plagiocefalie związane z przedwczesnym kostnieniem połączeń kości czaszki- kraniostenoza. Nie będą tutaj poruszane.
W warunkach prawidłowego rozwoju dziecko powinno poruszać się tyle samo w jedną jak i w drugą stronę. Zmieniając swoją pozycję dziecko będzie odwracało głowę w obie strony.
Pamiętajmy!
Nie należy kwestionować zaleceń WHO dotyczących śpiących niemowląt. Układanie dziecka na boku i na brzuchu powinno odbywać się tylko pod nadzorem.
Konsekwencje będą mniej lub bardziej istotne w zależności od nasilenia deformacji i wieku, w którym wykryto plagiocefalię.
Wczesna diagnostyka i wprowadzone leczenie pozwala na udzielenie instruktażu rodzicom i przywrócenie dziecku prawidłowej sparwności ruchowej.
Pierwsza konsekwencja jest widoczna. To właśnie czynnik estetyczny bywa częstą przyczyną zaniepokojenia rodziców i konsultacji ze specjalistą.
Kolejną, wartą uwagi konsekwencją, jest trudność w rozwoju sensoryczno-motorycznym co jest powiązane z brakiem mobilności maluszka.
Nadal zbyt często słyszymy, że spłaszczenie główki niemowlaka – palgiocefalia, z czasem samoistnie ustąpi i nie będzie miała wpływu na życie dziecka. Jednakże, nieleczona deformacja może mieć długoterminowe konsekwencje wykraczające poza efekt estetyczny.
Znacząca asymetria twarzy i czaszki wpływają na postawę ciała dziecka, problemy ze szczęką i zębami a także problemy ze wzrokiem, postawę skoliotyczną.
Dzieci czują się niekomfortowo ze względu na swój wygląd, są wyśmiewane co może mieć wpływ na relacje psychospołeczne.

Wystarczy, że zgłosisz się do terapeuty niemowlęcego. Przeprowadzone zostanie wówczas badanie maluszka, ocena rodzaju i stopnia deformacji. Po badaniu terapeuta rozpocznie pracę z niemowlakiem i udzieli instruktażu dla rodziców.
Wybierz usługę: terapia niemowląt/pediatryczna i znajdź dogodny dla siebie termin.
Wyrażam zgodę na przetwarzanie danych osobowych zgodnie z ustawą o ochronie danych osobowych w związku z wysłaniem zapytania przez formularz rezerwacyjny. Podanie danych jest dobrowolne, ale niezbędne do przetworzenia zapytania. Zostałem poinformowany, że przysługuje mi prawo dostępu do swoich danych, możliwości ich poprawiania, żądania zaprzestania ich przetwarzania. Administratorem danych osobowych jest Rehios Szymon Miazga ul. Rakowiecka 32A u 103 02-532 Warszawa.
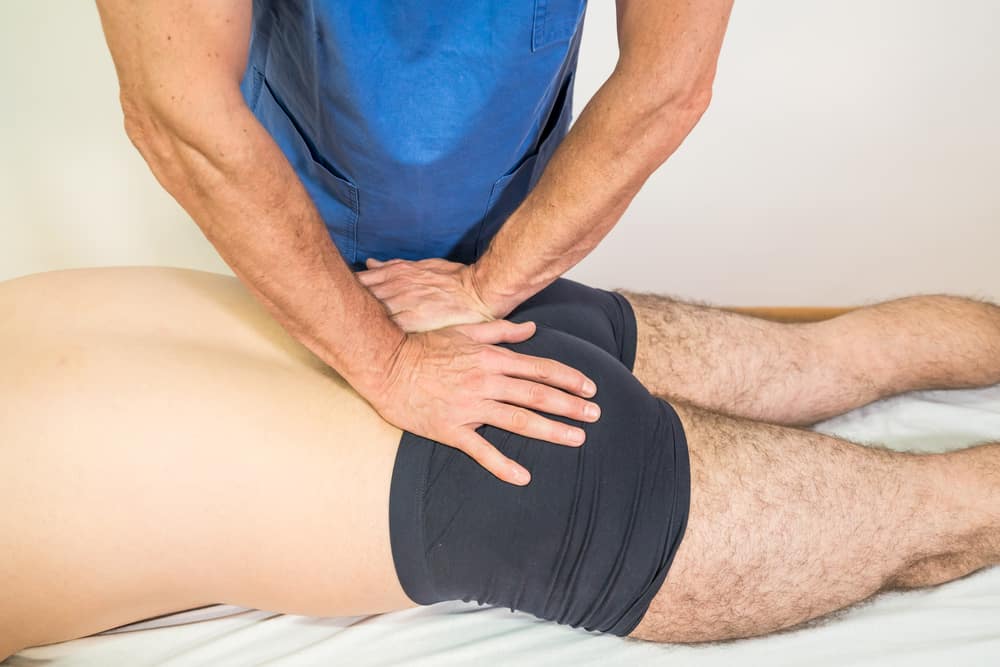
Zapalenie nerwu kulszowego (rwa kulszowa) to jedna z częstszych dolegliwości bólowych dotykająca ludzi w różnych grupach wiekowych. Zazwyczaj jednak cierpią na nią osoby w tzw. sile wieku. Problem rwy kulszowej dotyka zarówno osoby aktywne fizycznie ( ciężko pracujące, trenujące sporty siłowe) oraz osoby prowadzące siedzący tryb życia. Ostry atak rwy kulszowej znacznie utrudnia wykonywanie czynności dnia codziennego. Wyzwaniem staje się wstanie z łóżka, poruszanie się, przebywanie w pozycji wyprostowanej. Osoby dotknięte rwą mają często problem z przespaniem nocy. Wynika to m.in. z faktu, że ukrwienie uciskanego nerwu pogarsza się podczas bezruchu, co powoduje wrażenie rwącego bólu w nodze.

Rwa kulszowa to przede wszystkim silny, rwący ból biegnący od pośladka w dół nogi, często dochodzący do łydki i stopy. Ból jest szczególnie silny w nocy, chorzy mają trudności ze znalezieniem komfortowej pozycji. Po wstaniu z łóżka, rwący ból w pośladku i tylnej stronie uda uniemożliwia wyprostowanie kręgosłupa, schylenie się. Podczas ubierania się chorzy bardzo często muszą korzystać z pomocy bliskich. Mięśnie pośladka, tylnej strony uda oraz łydki są silnie napięte i bardzo wrażliwe na najmniejsze rozciąganie. Brak elastyczności tylnej grupy mięśni nogi jest jednym z najistotniejszych objawów pozwalających rozpoznać rwę kulszową. Chory ma tak napięte mięśnie kulszowo-goleniowe i mięśnie trójgłowe łydki, że już przy niewielkim uniesieniu wyprostowanej nogi ( 15-30 stopni) odczuwa silny ból. Świadczy to o dodatnim wyniku testu Lasegue’a – objaw pozwalający na postawienie rozpoznania: rwa kulszowa. W skrajnych przypadkach ból w chorej nodze może pojawić się nawet podczas unoszenia wyprostowanej niebolesnej nogi (odwrócony objaw Lasegue’a).
Rwa kulszowa może mieć różne przyczyny i dlatego leczenie uzależnione jest od czynnika drażniącego oraz miejsca podrażnienia nerwu. Do ucisku dochodzi zazwyczaj przy kręgosłupie. Ucisk ten może być spowodowany wysuniętym krążkiem międzykręgowym (tzw. wypadnięty dysk), zawężonym otworem międzykręgowym ( zmiany zwyrodnieniowe), obrzękiem lub jakąkolwiek zmianą wywierającą nacisk na nerw kulszowy. Leczenie polega na uwolnieniu napięć przykręgosłupowych (mięśnie, więzadła, powięzi).
Innym czynnikiem odpowiedzialnym za rwę kulszową może być ucisk na nerw kulszowy poza kręgosłupem. Zwykle powoduje go wzmożone napięcie mięśni otaczających nerw. Bardzo często jest to mięsień gruszkowaty. Terapia manualna miednicy pozwala rozluźnić mięsień gruszkowaty i odblokować stawy krzyżowo-biodrowe. Ograniczenia w ich ruchomości powodują nadmierne napięcie mięśni miednicy i w efekcie ucisk nerwu kulszowego.
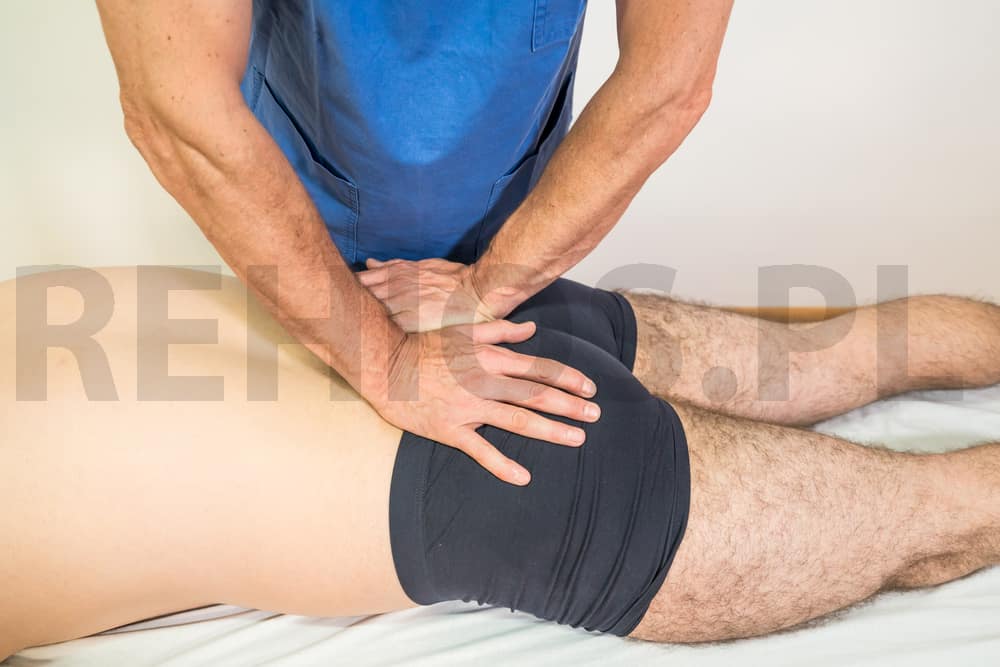
Czas leczenia rwy kulszowej zależny jest od przyczyny jej powstania. Najszybciej leczy się rwę kulszową, która powstała w wyniku zablokowania stawów międzykręgowych lub stawów krzyżowo-biodrowych. Po ich odblokowaniu wyraźna ulga pojawia się niemalże natychmiast, a pełne wycofanie dolegliwości można odczuć po 2-3 dniach. Przy zmianach dyskopatycznych, leczenie rwy kulszowej może trwać dłużej, nawet kilka tygodni.

Problem nieprawidłowo pracujących jelit może powodować ból pleców. Choć brzmi to nieco kontrowersyjnie, to faktem jest, że wszelkie zaburzenia funkcjonowania układu pokarmowego przyczyniają się do takich patologii krążka międzykregowego jak dyskopatia. Do tego typu sytuacji dochodzi najczęściej wówczas, gdy mamy do czynienia z wieloletnimi zaburzeniami funkcji narządów wewnętrznych.
W języku medycznym tego typu wzajemne relacje określa się mianem odruchów wiscero-somatycznych. Oznacza to, że chorobowe napięcia z narządów wewnętrznych ( np. jelit, żołądka) doprowadzaja do pobudzenia receptorów bólowych. To z kolei wywołuje przykurcze w głebokich warstwach mięśni prostownika grzbietu. Powstały przykurcz ogranicza ruchomość początkowo jednego, a z czasem kilku segmentów kręgosłupa. Konsekwencją jest przeciążenie kręgosłupa, na skutek czego najbardziej ucierpią krążki międzykręgowe. To pociaga za sobą m.in. ból pleców.
Poza tym istnieje jeszcze dodatkowy mechanizm powodujący przeciążenie kręgosłupa. Jeżeli układ pokarmowy ( np. wzdęte notorycznie jelita ) jest w zbyt dużym napięciu, to upośledzone zostaje oddychanie torem brzusznym. Cierpi przepona ( mięsień oddechowy), która będzie sie przykurczać. Cierpi też klatka piersiowa, gdyż całość funkcji oddechowej zostaje przeniesiona na mięśnie międzyżebrowe. Z czasem dochodzi do przeciążeń chrząstek żebrowo-mostkowych i bólów z przodu mostka. Przykurczona przepona obciąża miejsca, do których się przyczepia: żebra, mostek, a przede wszystkim lędźwiowy odcinek kręgosłupa.

Osteopaci wypracowali szereg skutecznych technik uwalniających narządy wewnętrzne ze wzmożonych, patologicznych napięć. Są to tak zwane techniki wisceralne. Należy tutaj podkreślić fakt, że tego typu patologiczne zmiany często nie są uchwytne w badaniu USG. Badanie to pokazuje strukturę danego narządu, lecz nie daje możliwości oceny jego napięcia własnego. Doświadczony osteopata potrafi wybadać opuszkami palców zmienione funkcjonalnuie narządy i przeprowadzić ich leczenie. Taka terapia nie tylko poprawia ruchomość leczonych organów, lecz przede wszystkim wpływa na lepsze ich ukrwienie. Dobrze ukrwione narzady pracują wydajniej i nie stanowią obciążenia dla kręgosłupa.
Wisceralna terapia osteopatyczna jest w pełni bezpieczna i zazwyczaj przynosi natychmiastową ulgę.

W świadomości wielu osób przez lata utrwalił się pogląd, że dyskopatia wynika z ciężkiej pracy fizycznej. Jest to jednak stereotyp. Oczywiście, osoby ciężko pracujące, doświadczające regularnie mikrourazów są narażone na tego typu zmiany. W obecnych jednak czasach znacznie poważniejszym problemem są przeciążenia statyczne (długotrwała praca siedząca przy biurku), brak odpowiedniej dawki ruchu. Do przewlekłego podrażniania układu pokarmowego najczęsciej przyczynia się jakość pożywienia, ale również stres.
Osobami najczęściej odwiedzającymi gabinet osteopaty są zatem osoby młode lub w wieku średnim, pracujące przez wiele godzin w pozycji statycznej,często w warunkach silnej presji. Charakterystyczne dla tych osób jest też nieregularne i nie zawsze zdrowe odżywianie się. Jednoczesne oddziaływanie tak wielu niekorzystnych czynników bardzo szybko doprowadza do problemów zdrowotnych.
U tych osób najczęściej dochodzi do przeciążeń i bólów szyi oraz kręgosłupa w odcinku lędźwiowym ( tzw. ból krzyża).
Łokieć tenisisty to określenie stanu zapalnego miejsca, do którego przyczepiają się mięśnie odpowiedzialne za ruch prostowania nadgarstka. Mięśnie te mogą generować duże napięcia, lecz znacznie gorzej znoszą długotrwałe niewielkie obciążenia. Tego typu sytuacja pojawiają się m.in. w czasie pracy z myszką czy pisania na klawiaturze.

W zależności od stopnia przeciążenia tkanek miękkich, ból może być odczuwany podczas takich czynności jak przekręcanie klucza w zamku, podnoszenie ciężkich przedmiotów, krojenie. Również trudne do wykonania może być zmienianie biegów w samochodzie, trzymanie smyczy. Wiele czynności życia codziennego wymaga aktywności mięśni prostowników nadgarstka i dlatego dolegliwość ta najbardziej przeszkadza w ciągu dnia. Jednakże, w stanach bardzo ostrych ból w okolicy łokcia pojawia się również nocą.
Przeciążenie przyczepów ścięgnistych mięśni prostowników nadgarstka może być spowodowane silnym zaangażowaniem tych mięśni w czasie treningów sportowych lub pracy fizycznej. Jednakże, częstym zjawiskiem doprowadzającym do łokcia tenisisty jest sumowanie się mikroprzeciążeń długotrwałą pozycją wyprostu w nadgarstku. Ten rodzaj ustawienia dłoni związany jest najczęściej z pracą przy klawiaturze lub z grą na niektórych instrumentach (np.perkusja). W pozycji tej dochodzi do znaczącego zubożenia przepływu krwi w przedramieniu, a szczególnie w okolicy nadkłykcia bocznego.
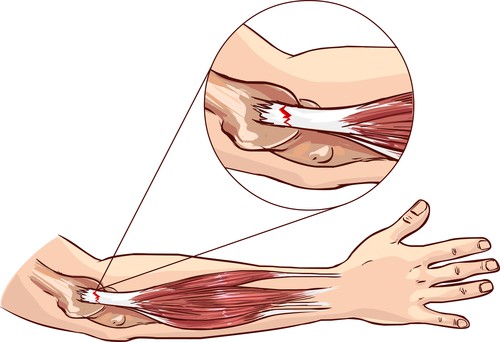
Ostry ból łokcia w okolicy przyczepu mięśni prostowników nadgarstka wymaga precyzyjnego oddziaływania energią fali uderzeniowej w celu wzmożenia mikro krążenia w chorobowo zmienionych tkankach.
Rozległość uszkodzenia ocenić można poprzez USG, jednakże bardzo często objawy są na tyle charakterystyczne, że wystarczy przeprowadzić badanie funkcjonalne i ocenę palpacyjną.
Kompleksowe leczenie łokcia tenisisty wymaga również włączenia terapii manualnej oraz wyeliminowania czynnika sprawczego ( np. poprawa ergonomii stanowiska pracy).
Przyczep mięśni prostowników nadgarstka jest z natury słabo ukrwiony dlatego tak ważna jest poprawa ukrwienia tej okolicy.
Skupiona Fala Uderzeniowa pozwala zogniskować energię infradźwiękową na określonej głebokości, tj. w miejscu przyczepu ścięgien do kości ramiennej. Tylko prawidłowe ukrwienie może zapoczątkować procesy regeneracyjne. W początkowym okresie leczenia oddziaływanie Skupioną (Piezoelektryczną) Falą Uderzeniową jest najistotniejszą czynnością terapeutyczną. Wprowadza przekrwienie i pobudza namnażanie kolagenu w uszkodzonym przyczepie ścięgnistym.
1. Sprawdź dostępne terminy w rezerwacja on-line
2. Umawiając pierwszą wizytę wybierz z dostępnych usług: “Fala Uderzeniowa-Pierwsza wizyta”
3. Umawiając kolejną wizytę wybierz z dostępnych usług: “Fala Uderzeniowa”

Jest to szereg objawów związanych z podrażnieniem nerwu udowego. Nerw udowy powstaje z korzeni nerwów rdzeniowych wychodzących z lędźwiowej części kręgosłupa ( segment L2-L4). Odpowiedzialny jest za unerwienie czuciowe przedniej strony nogi oraz unerwienie ruchowe większości mięśni na przedniej stronie uda.
Objawy zależą od stopnia podrażnienia oraz tego, który korzeń nerwu rdzeniowego ma ograniczone ukrwienie. Ból zazwyczaj występuje w odcinku lędźwiowym oraz promieniuje na przednią stronę uda, czasem do pachwiny (należy różnicować z koksartrozą).
Objawy motoryczne wystąpić mogą w mięśniach unerwianych przez nerw udowy, czyli biodrowo-lędźwiowym, grzebieniowym, krawieckim lub czworogłowym uda.
Korzenie czuciowe i ruchowe tworzące nerw udowy łączą się dopiero w obszarze otworu międzykręgowego, dlatego też objawy czuciowe (ból, zaburzenia czucia) występować mogą niezależnie od ubytków ruchowych (osłabienie siły mięśniowej, porażenie, wzmożone napięcie mięśni).

Są to przede wszystkim zaburzenia ukrwienia spowodowane uciskiem na drobne naczynia zaopatrujące nerw udowy. Uciski powodują uszkodzone krążki międzykręgowe lub zmiany zwyrodnieniowymi kręgosłupa. Niestety, czasami za rwę udową odpowiedzialne są zmiany zwyrodnieniowe w okolicy nerwu udowego (nacieki nowotworowe). Dość powszechną przyczyną podrażnienia nerwu udowego jest wzmożone napięcie mięśnia biodrowo-lędźwiowego.
Inna przyczyną mogą być uszkodzenia nerwu udowego lub jego korzeni będące powikłaniem pooperacyjnym zaburzeniami metabolicznymi np. cukrzyca.
Dokładny wywiad zazwyczaj pozwala rozpoznać rwę udową bez konieczności wykonywania rezonansu. Poza tym, terapeuta przeprowadza testy diagnostyczne, by wykluczyć inne choroby. Ważne, by terapia manualna była nakierowana na odbarczanie uciskanych struktur (mobilizacja kręgosłupa). W pierwszym etapie leczenia stosuje się pozycje ułożeniowe (krzesełkowa, embrionalna). Odbarczanie ucisków spowodowanych dyskopatią uzyskuje się poprzez terapię powięziową. Po ustapieniu stanu ostrego można wprowadzić ćwiczenia wzmacniające jedne, a rozluźniające inne mięśnie, w zależności od istniejącego zaburzenia.

Ból pośladka najczęściej związany jest z nadmiernym napięciem mięśni miedniczo-krętarzowych, czyli w uproszczeniu mięśni łączących kość krzyżową z kością udową (krętarzem większym kości udowej). Nadmierne napięcie stwierdza się zazwyczaj w mięśniu pośladkowym średnim oraz tzw. mięśniu gruszkowatym. Z tego powodu bolesność pośladka bywa określana jako ” zespół mięśnia gruszkowatego“.

Przyczyny dolegliwości bólowych w okolicy pośladka podzielić można na kilka grup. Często są to objawy problemów dyskopatycznych, w których dochodzi do podrażnienia nerwów zaopatrujących mięśnie pośladkowe. Skutkiem tego jest ból w pośladku. Inną przyczyną bywa zaburzenie równowagi mięśniowo-powięziowej – tzw. dysbalans mięśniowy. Ten z kolei może pojawić się na tle zablokowania stawu krzyżowo-biodrowego (pourazowego lub przy hipermobilności tego stawu). Hipermobilność stawu krzyżowo-biodrowego może pojawić się na skutek zaburzeń hormonalnych lub uszkodzenia (silny uraz miednicy, uszkodzenie więzadeł podczas porodu).
Jeżeli ból utrzymuje się dłużej niż 2-3 dni, należy przeprowadzić dokładne badanie funkcjonalne. Pozwoli ono rozróżnić czy jest to problem pochodzenia dyskopatycznego, mięśniowo-powięziowego czy jak zazwyczaj ma to miejsce ból związany z niestabilnym lub zablokowanym stawem krzyżowo-biodrowym.
Jeżeli ból występuje w pośladku, bez promieniowania wzdłuż nogi oraz wykluczy się problem dyskopatyczny, to w większości przypadków problem tkwi w miednicy. Zazwyczaj jest to zaburzenie polegające na “przestawieniu” się kości biodrowej względem kości krzyżowej.
W zależności od kierunku przesunięcia się kości względem siebie, stosuje się różne techniki przywracające prawidłowe ustawienie. Są to techniki manualne, wykonywane rękoma osteopaty. Ich skuteczność jest zazwyczaj bardzo wysoka, gdyż prawidłowe ustawienie stawu krzyżowo-biodrowego powoduje automatyczne rozluźnienie mięśni pośladka.

Po wykonaniu korekcji w stawie krzyżowo-biodrowym należy ocenić ewentualną niestabilność. Jeśli taka występuje należy zaopatrzyć pacjenta w pas krzyżowo-biodrowy oraz nauczyć ćwiczeń poprawiających stabilność stawu . Pozwala to wyeliminować nawroty dolegliwości. Czasem bóle w pośladku wynikają z długotrwałych pozycji statycznych. Jeśli nie doszło do zmian w stawach krzyżowo-biodrowych, wówczas odpowiednie i regularne rozciąganie mięśni pośladkowych skutecznie chroni przed ich bolesnością.
Diagnostyką oraz leczeniem bólu pośladka na tle zaburzeń w układzie ruchu zajmuje się osteopata.

Większość dolegliwości bólowych układu ruchu, stany pourazowe i przeciążenia kręgosłupa to sytuacje, w których konieczna może być konsultacja osteopatyczna. W trakcie takiej konsultacji, osteopata przeprowadzi szczegółowy wywiad. Zapyta nie tylko o bieżące dolegliwości bólowe, ale również o inne objawy, pozornie nie związane ze zgłaszanym problemem.
Do najczęściej konsultowanych zaburzeń należą stany zapalne i pourazowe w układzie ruchu, wady postawy, zmiany zwyrodnieniowe. Osteopata prowadzi również terapię bólów głowy pochodzenia odkręgosłupowego, terapię stawów skroniowo-żuchwowych. Również funkcjonalne zaburzenia układu pokarmowego są częstą przyczyną wizyty u osteopaty.
Codzienna praktyka fizjoterapeutyczna w połączeniu z wnikliwą znajomością anatomii, fizjologii i biomechaniki człowieka ( z czego znani są osteopaci) pozwala przeprowadzić szczegółową i kompleksowa diagnostykę dolegliwości bólowych.
Osteopatyczne diagnozowanie cechuje poszukiwanie ewentualnych zaburzeń w całym organizmie, tak by móc określić pierwotną przyczynę wystąpienia bólu. Oznacza to, że w badaniu osteopatycznym uwzględnia się wszystkie symptomy, czasem odległe umiejscowieniem od głównego problemu. Takie podejście pozwala nie tylko pozbyć się dolegliwości bólowych, ale wskazać sposób postępowania, by uniknąć nawrotu dolegliwości.
Jeśli mimo licznych badań nie znana jest przyczyna Twoich problemów pomocna może okazać się konsultacja osteopatyczna. Również wówczas, gdy dolegliwości stale nawracają, osteopata powinien przeprowadzić badanie w celu odnalezienia przyczyny pierwotnej. Jeśli leki nie przynoszą pożądanych efektów, a opinie ze strony lekarzy są sprzeczne – zgłoś się do osteopaty. Przewlekły stres, zaburzenia snu czy trwałe przemęczenie to także przypadłości, którymi zajmuje się osteopata.

Pas krzyżowo-biodrowy firmy Serola to rodzaj zaopatrzenia ortopedycznego, które służy poprawie zwartości stawów miednicy, zwłaszcza stawów krzyżowo-biodrowych. Pas wykonany jest z wysokiej jakości materiałów, co pozwala na jego bezproblemowe, czasem wielotygodniowe użytkowanie. Nierozciągliwy i komfortowy materiał pasa pozwala skutecznie kompresować powierzchnie stawowe kości biodrowej i krzyżowej bez podrażniania skóry. Trwały rzep doskonale zapobiega luzowaniu się pasa podczas codziennego użytkowania.
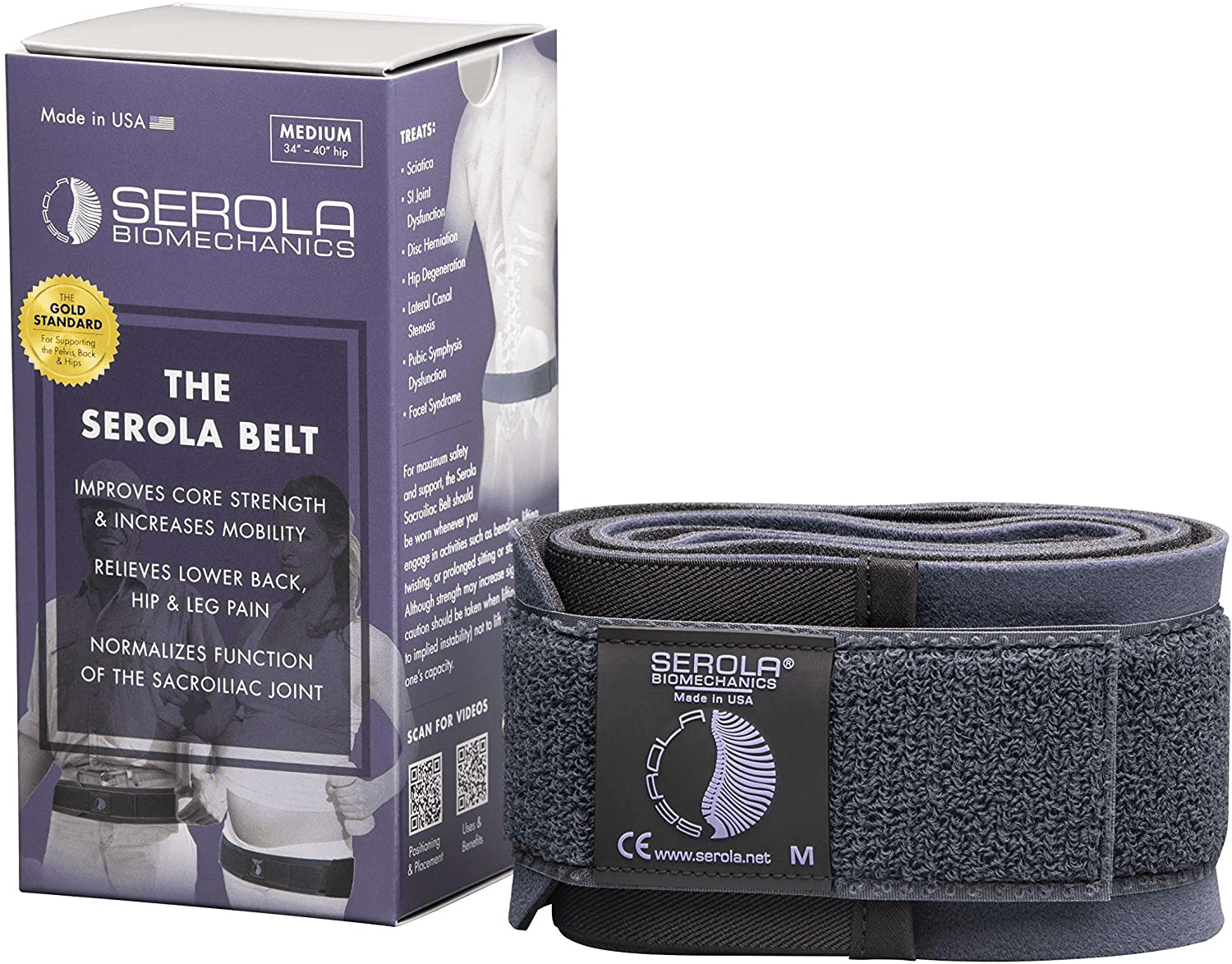
Głównym zadaniem pasa jest zmniejszenie nadmiernej ruchomości (niestabilności) w połączeniu kości biodrowych z kością krzyżową.
Prawidłowe zastosowanie pasa stabilizującego stawy krzyżowo-biodrowe wymaga przeprowadzenia testów funkcjonalnych sprawdzających zakres ruchomości oraz stabilność tych stawów. Zaopatrzenie pacjenta w pas krzyżowo-biodrowy bez wcześniejszego testowania niesie ryzyko utrwalenia dysfunkcji i nasilenia dolegliwości bólowych. Wynika to z faktu, że niestabilny staw krzyżowo-biodrowy często wykazuje zablokowanie ruchomości zamiast jej nadmiaru. Odpowiada za to mechanizm obronnego pobudzenia aktywności mięśni miedniczo-krętarzowych, a z tego wynika trudność prawidłowego diagnozowania niestabilności.
Najczęściej problem dotyczy kobiet w trakcie lub tuż po ciąży, w tym również kobiet z nadmiernym rozejściem spojenia łonowego. Drugą grupę stanowią osoby, które doznały urazu z naderwaniem lub rozerwaniem więzadeł krzyżowo-biodrowych (np. sportowcy). Problemy ze zwarciem stawów miednicy pojawiają się także na tle zaburzeń hormonalnych (często dotyczy to kobiet, u których po ciąży nie zadziałał mechanizm hormonalny obkurczający więzadła po porodzie). Kolejną grupę stanowią osoby z zaburzeniami napięciowymi w obrębie mięśni żwaczy i stawów skroniowo-żuchwowych.
Ważne jest by określić rodzaj dysfunkcji (występuje siedem głównych rodzajów), dlatego też przeprowadza się testy osteopatyczne. Na podstawie wyników tych testów przeprowadza się terapię dysfunkcyjnego stawu. Po doprowadzeniu biomechaniki stawu do stanu prawidłowego, Pacjent może zostać zaopatrzony w pas krzyżowo-biodrowy.
Założenie pasa bez rozpoznania rodzaju dysfunkcji i właściwego jej wyeliminowania niesie ryzyko utrwalenia niekorzystnego ustawienia kości biodrowej względem kości krzyżowej. Powoduje to nasilenie dolegliwości bólowych.
