Jak się układać w bólach kręgosłupa lędźwiowego
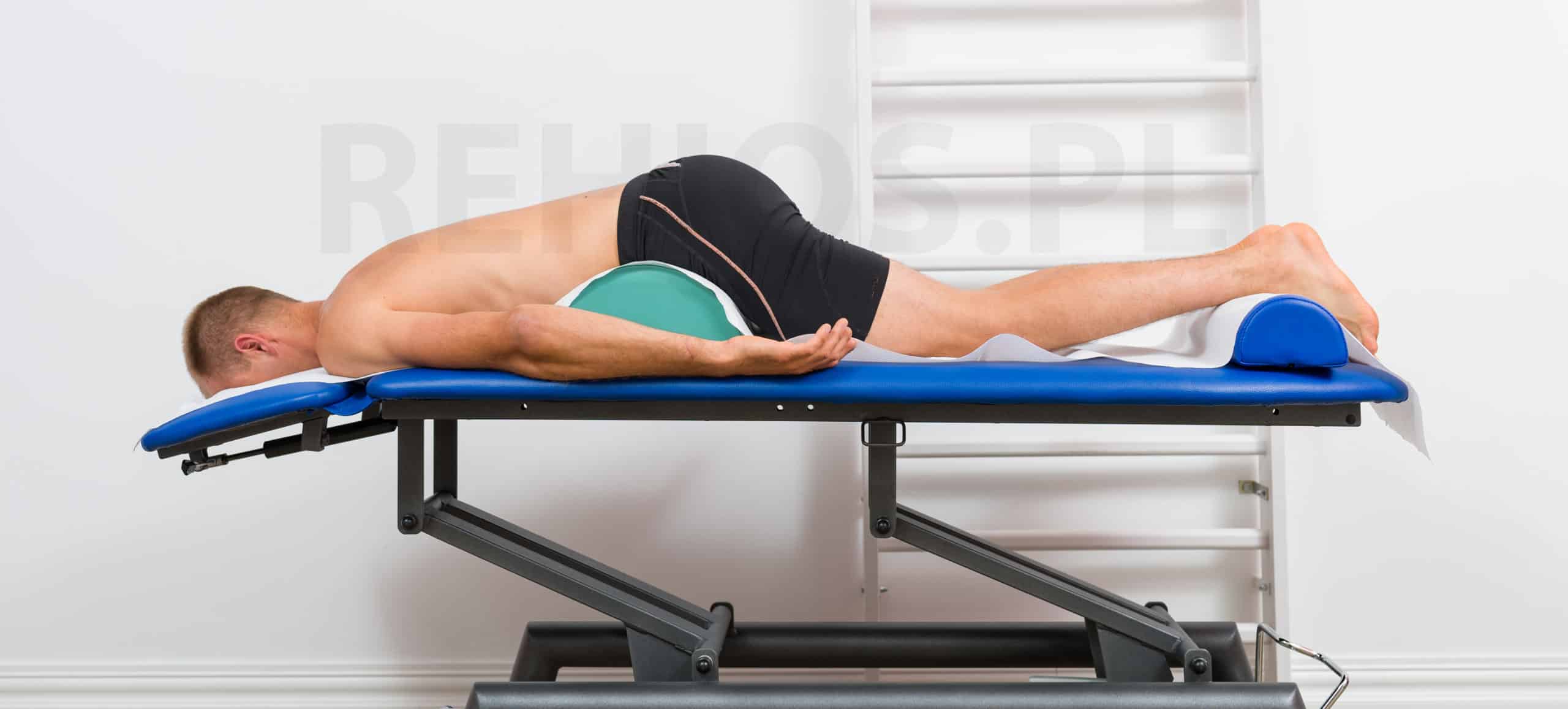
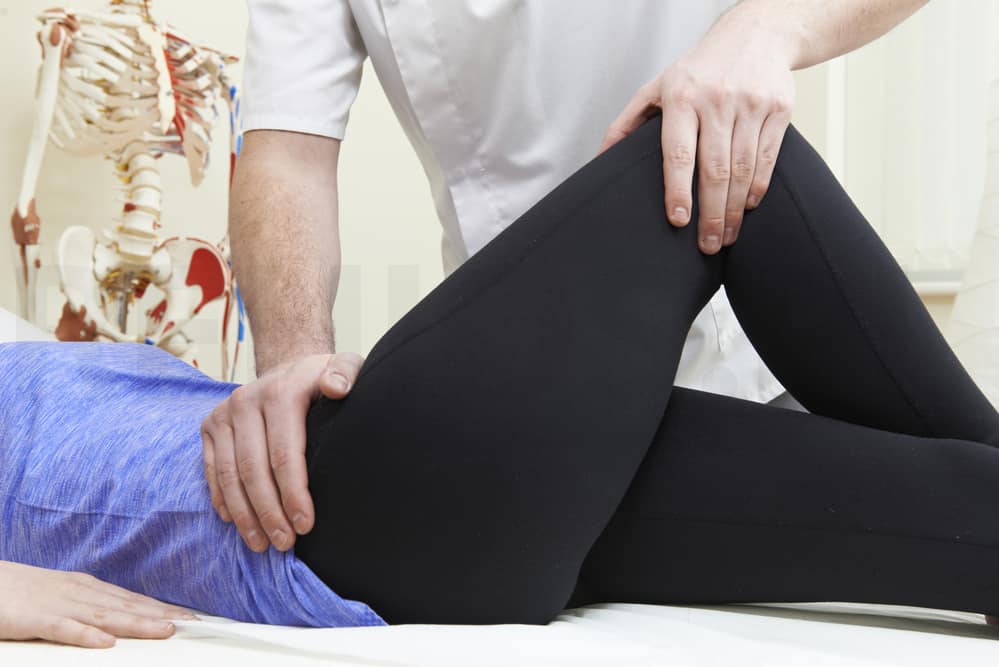
Leżenie, w bólach kręgosłupa może być istotnym elementem leczenia, jeśli tylko przestrzega się kilku zasad. W ostrym stanie bólowym kręgosłupa, gdy najmniejszy ruch powoduje paraliżujące dolegliwości i lęk przed poruszaniem się, rozpoczęcie leczenia związane jest z przyjmowaniem tzw. pozycji ułożeniowych.
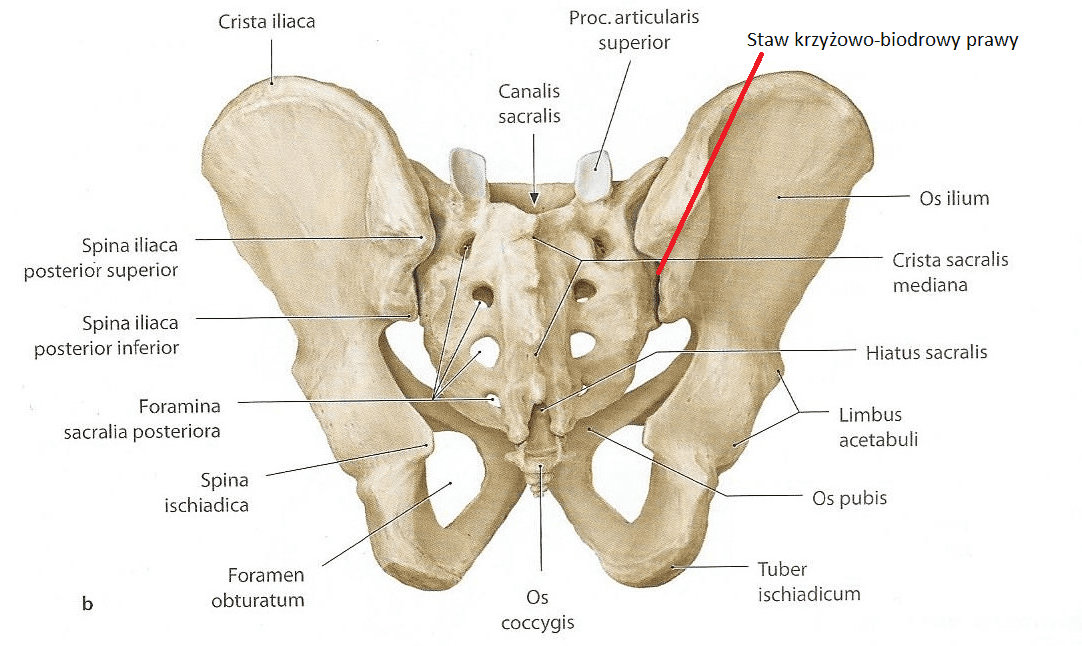
Wyróżnia się trzy podstawowe pozycje, które w większości sytuacji pozwalają na wyciszenie objawów bólowych i odpoczynek od męczącego bólu. Pozycje te są często pierwszym sposobem na to by wyciszyć najostrzejsze bóle i dlatego warto przebywać w nich jak najdłużej.